
- Sindromul metabolic, principala cauza a bolilor cardiovasculare
- Repere din Secom, Perspective nr. 21
- Mituri si adevaruri despre stres
Cum sa ne pastram inima sanatoasa
Sanatatea inimii este cheia pentru o viata sanatoasa, lunga si fericita. De aceea, ingrijirea acesteia ar trebui sa inceapa in tinerete si sa continue pe tot parcursul vietii. Chiar daca varsta sau ereditatea nu pot fi modificate, cea mai mica schimbare in modul de viata poate imbunatati sanatatea inimii si poate reduce riscul de boli cardiovasculare.
SISTEMUL CARDIOVASCULAR
Sistemul cardiovasculare este format din inima si vasele de sange. Intelegerea modului in care acesta functioneaza ne ajuta sa facem alegeri inteligente, care ne vor aduce beneficii tot restul vietii.
Inima reuseste sa pompeze in vasele de sange, intr-un minut, toata cantitatea de sange (5 litri) din corpul uman, adica peste 7.000 de litri de sange/zi. Toate vasele sanguine puse cap la cap au o lungime de aproximativ 96.560 km, mai mult decat dublul circumferintei Pamantului la Ecuator, care este de 40.075 de kilometri.
FUNCTIILE SISTEMULUI CARDIOVASCULAR
Sistemul cardiovascular are trei functii principale:
# distributia oxigenului, a substantelor nutritive, celulelor imunitare, hormonilor la toate celulele organismului si mentinerea echilibrului hidro-electrolitic;
# eliminarea produsilor de catabolism si a substantelor nefolositoare;
# mentinerea temperaturii normale a corpului.
INIMA
Inima este un tip unic de muschi, perfect construit pentru rolul sau, care nu oboseste si nu se odihneste niciodata pe parcursul vietii.
Structura inimii
Inima este o „pompa musculara” care asigura circulatia sangelui prin contractii si relaxari ritmice. Este localizata in spatele sternului si este impartita in doua jumatati (stanga si dreapta) si patru camere (doua atrii si doua ventricule).
Peretele inimii este format din:
1 pericard: stratul exterior, alcatuit din doua membrane intre care se afla un strat de lichid cu rol lubrifiant;
2 miocard: stratul mijlociu, alcatuit din muschi striati; contine un numar mare de mitocondrii cu rol de a produce energia (ATP) necesara functiilor cardiace;
3 endocard: stratul interior, format din tesut endotelial, acelasi care captuseste tot sistemul vascular.
Valvele cardiace sunt structuri tip „clapa” necesare functionarii inimii. Ele se deschid sub presiune ridicata (pentru a permite curgerea sangelui) si se inchid sub presiune scazuta (pentru a opri regurgitarea – intoarcerea fluxului de sange) si asigura curgerea unidirectionala
a sangelui astfel:
# valva tricuspida: din atriul drept in ventriculul drept;
# valva pulmonara: din ventriculul drept la artera pulmonara;
# valva mitrala: din atriul stang in ventriculul stang;
# valva aortica: din ventriculul stang la aorta.
Ciclul cardiac are doua faze:
# diastola: relaxarea miocardului pentru a permite atriilor si ventriculelor sa se umple cu sange prin deschiderea valvelor tricuspida si mitrala;
# sistola: contractia miocardului, care impinge 40-70% din sangele din ventricule in aorta si in artera pulmonara prin deschiderea valvelor aortice si pulmonare.
Circulatia cardiaca se realizeaza prin:
# circulatia pulmonara (mica), in regim de joasa presiune, care se desfasoara in partea dreapta a inimii si aduce sangele neoxigenat din corp in inima, de unde il trimite in plamani, pentru a prelua oxigenul si a ceda dioxidul de carbon (vascularizatia venoasa a inimii);
# circulatia sistemica (mare), in regim de inalta presiune, care se desfasoara in partea stanga a inimii si aduce sangele oxigenat din plamani in inima, de unde il trimite in tot corpul (vascularizatia arteriala a inimii).
Ritmul cardiac (pulsul) este numarul de batai ale inimii efectuate intr-un minut Acesta creste cand corpul are nevoie de mai mult oxigen (ex.: in efort fizic) si scade cand corpul are nevoie de mai putin oxigen (ex.: in timpul odihnei).
Ritmul cardiac este coordonat de sistemul nervos vegetativ (SNV) astfel:
# SNV simpatic, prin adrenalina si noradrenalina, stimuleaza miocardul, cu efect benefic pentru adaptarea organismului la efort, emotii, stare de „alerta”, insa pe termen lung duce la tahicardie si hipertensiune arteriala;
# SNV parasimpatic, prin nervul vag si acetilcolina, are efecte relaxante si protectoare asupra miocardului. Stimularea vagala puternica (de exemplu, in intoxicatia cu ciuperci otravitoare) produce bradicardie sau chiar stop cardiac.
SISTEMUL VASCULAR SANGUIN
Sistemul vascular sanguin este alcatuit din artere, vene si capilare care transporta sange in intregul organism.
Arterele sunt vase care transporta sange oxigenat de la inima catre toate organele si tesuturile organismului, exceptand artera pulmonara, care duce sange neoxigenat de la inima la plamani.
Peretii arterelor sunt compusi din:
# tunica externa (adventicea), alcatuita din fibre elastice si de colagen dispuse longitudinal, fibre nervoase si vase de sange;
# tunica medie (media), alcatuita din fibre musculare netede dispuse circular si din tesut elastic; la nivelul tunicii se produc vasodilatatia sau vasoconstrictia;
# tunica interna (intima), formata din celule endoteliale si fibre musculare netede dispuse longitudinal.
Clasificarea arterelor:
# aorta – cea mai mare artera din organism, din care pleaca arterele majore;
# arterele coronare – transporta sangele oxigenat la inima;
# arterele pulmonare – duc sangele neoxigenat din inima la plamani;
# arterele carotide – transporta sangele oxigenat la cap si la gat;
# arterele iliace comune – duc sangele oxigenat la membrele inferioare;
# arterele subclaviculare – transporta sangele oxigenat la membrele superioare.
In functie de diametru, arterele pot fi mari, medii, mici, arteriole, capilare.
Ateroscleroza este cauza principala a majoritatii afectiunilor cardiovasculare. Aproximativ 90% din totalul bolilor cardiovasculare ar putea fi prevenite prin corectarea factorilor de risc pentru ateroscleroza.
Bolile arterelor
Arterita (arteriopatia obliterativa) este cauzata de ateroscleroza si poate afecta arterele renale, intestinale, carotide, dar cel mai frecvent, arterele membrelor inferioare. La nivelul membrelor inferioare arterita duce la aparitia durerii musculare la mers, numita claudicatie intermitenta.
Venele sunt vase care transporta sangele neoxigenat din corp la inima; exceptie fac venele pulmonare si vena ombilicala, care transporta sange oxigenat de la plamani la inima, respectiv la fat, dar si vena porta, care duce sangele din intestine la ficat, similar unei artere.
Venele pulmonare transporta sangele oxigenat de la plamani la inima, iar venele cave transporta sange neoxigenat din diferite regiuni ale corpului la inima. Venele cave se formeaza din venele care transporta sangele neoxigenat de la cap (vene brahiocefalice), gat si maini, respectiv picioare (venele iliace comune), la inima.
In functie de diametru, venele sunt: mari, medii, mici, venule, capilare.
Peretii venelor sunt alcatuiti din trei straturi (exterior, mediu si interior), cu structura asemanatoare arterelor. In zona inferioara a corpului, venele au valve care asigura o directie unica de circulatie a fluxului sanguin, spre inima.
Bolile venelor pot fi:
# insuficienta venoasa cronica, care se manifesta prin aparitia venelor paianjen sau a varicelor (vene dilatate anormal din cauza cresterii presiunii sanguine si a scaderii rezistentei peretelui venos);
# tromboza venoasa profunda, cauzata de formarea cheagurilor de sange;
# hipertensiunea portala, cauzata de reducerea fluxului sanguin in venele porte abdominale, care transporta sangele la ficat. Cand presiunea portala este foarte ridicata, apar varicele esofagiene;
# tromboflebita, care este inflamarea unei vene, de obicei la picioare, cauzata de un cheag de sange; poate afecta venele de la suprafata pielii (superficiala) sau din musculatura (profunda).
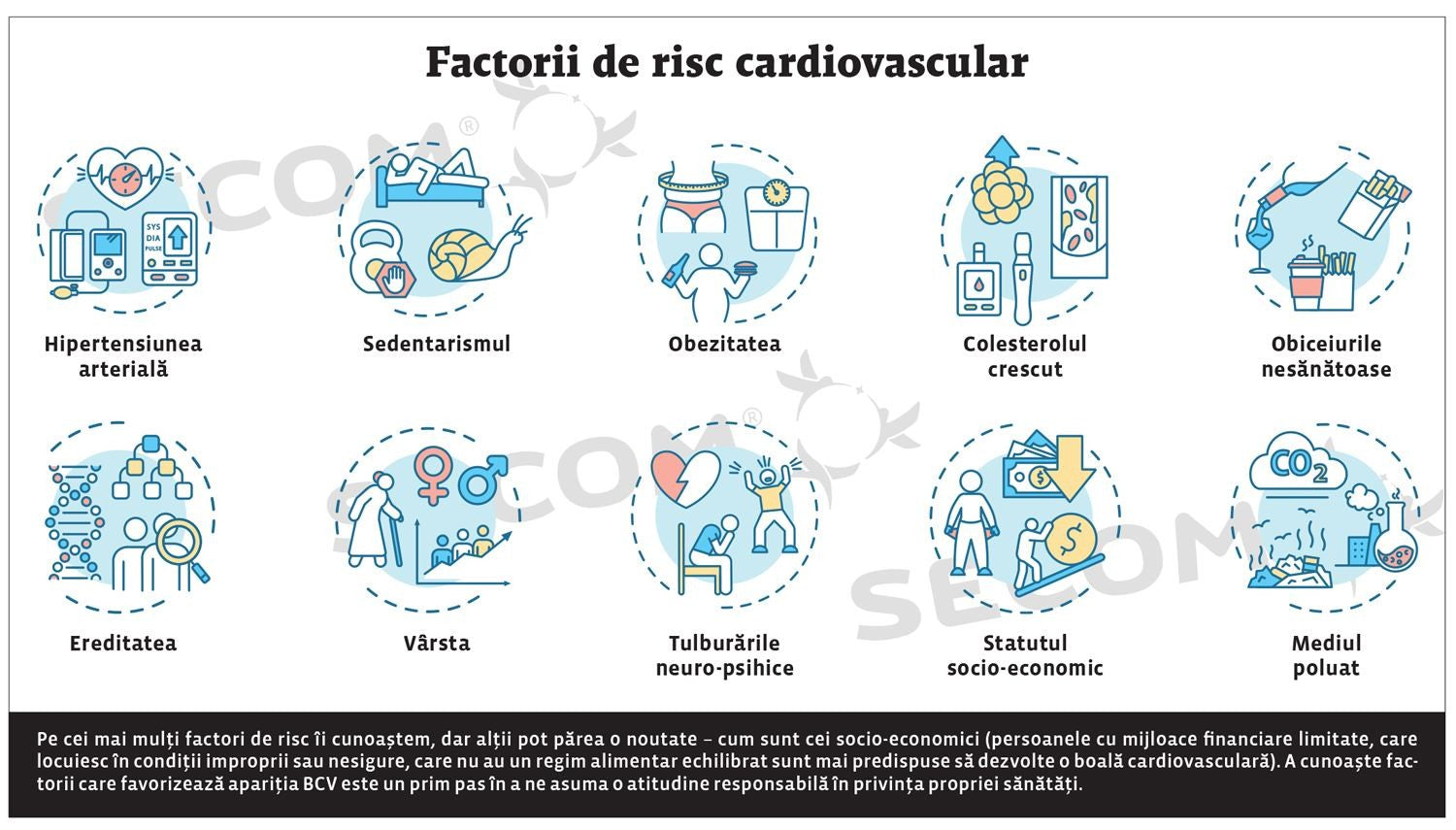
FACTORII DE RISC CARDIOVASCULARI
Conceptul factorilor de risc cardiovascular reprezinta analiza complexa a tuturor afectiunilor si caracteristicilor pacientului, care poate oferi o imagine reala asupra riscului de BCV. Acest concept permite profilaxia primara si secundara a bolilor cardiovasculare. Societatea Americana a Inimii a definit sanatatea cardiovasculara ideala pe baza a sapte factori de risc (Life's Simple 7), pe care oamenii ii pot minimiza prin oprirea fumatului, printr-o dieta sanatoasa, activitate fizica zilnica, controlul greutatii, mentinerea in limite normale a tensiunii arteriale, a nivelului colesterolului si al glicemiei. Persoanele tinere cu cel putin cinci valori ideale din cele incluse in Life's Simple 7 au avut un risc redus cu 78% de deces cauzat de BCV comparativ cu persoanele care nu au valori ideale.
Factorii de risc pot fi:
! nemodificabili: varsta peste 45 ani, sexul masculin, istoricul familial de BCV;
! modificabili majori: fumatul, consumul de alcool, obezitatea, seden-tarismul, stresul psihic prelungit, dislipidemia, diabetul zaharat, rezistenta crescuta la insulina, hipertensiunea arteriala, mediul poluat;
! conditionali: care pot cauza boli daca au valori peste anumite limite sau sunt asociati cu alti factori majori ca, de exemplu, nivelul seric crescut al LDL-colesterol, al homocisteinei si al fibrinogenului;
! predispozanti (care cresc riscul de BCV): boala cronica de rinichi, insomnia, bolile neuro-psihice, apneea obstructiva de somn, bolile autoimune, sindromul ovarelor polichistice, disfunctia erectila, statutul socio-economic.
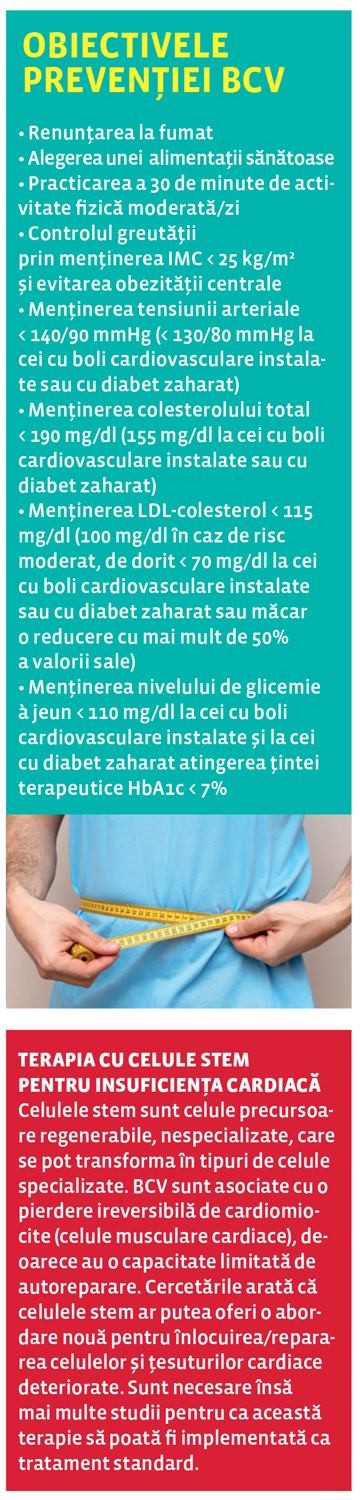
Preventia bolilor cardiovasculare are ca scop identificarea si reducerea factorilor de risc si, implicit, a morbiditatii si mortalitatii, prin cresterea calitatii si duratei vietii.
Preventia primara utilizeaza ghiduri de screening pentru identificarea persoanele cu risc inalt de BCV.
Preventia secundara urmareste evitarea recurentelor si l imitarea progresiei BCV la pacienti cu boala cardiovasculara manifestata clinic.
Ghidurile de preventie a bolilor cardiovasculare folosesc diverse sisteme de masurare, cele mai utilizate fiind scara Framingham si grila SCORE a Societatii Europene de Cardiologie.
Scara Framingham se utilizeaza numai in preventia primara, iar ghidurile stabilite de Colegiul American de Cardiologie si Asociatia Americana a Inimii se utilizeaza numai in preventia secundara.
Grila SCORE a Societatii Europene de Cardiologie (vezi caseta de la pag. 10) estimeaza riscul pe 10 ani de atac de cord, accident vascular cerebral, anevrism de aorta cauzate de ateroscleroza, folosind criterii precum: varsta, sex, fumat, tensiune arteriala si colesterol total.
BOLILE CARDIOVASCULARE
Conform Organizatiei Mondiale a Sanatatii, boala cardiovasculara este numele unui grup de tulburari ale inimii si vaselor de sange, cele mai frecvente fiind:
# hipertensiunea arteriala
# boala coronariana
# boala cerebrovasculara
# boala vasculara periferica
# cardiomiopatiile
# bolile cardiace reumatice, congenitale.
Vezi mai multe detalii despre accidentul vascular cerebral in articolul de la pag. 16-17.
Hipertensiunea arteriala (HTA) este, de cele mai multe ori, asimptomatica, o „boala tacuta”, fiind descoperita in investigatiile medicale de rutina sau cand complicatiile acesteia deja s-au instalat.
Tensiunea arteriala este determinata de forta cu care inima trimite sangele in artere si de rezistenta peretilor arterelor la fluxul sanguin; se masoara in mmHg (milimetri coloana de mercur).
Tensiunea arteriala are doua valori, denumite „sistolica” si „diastolica”. Presiunea sistolica este presiunea exercitata asupra peretilor arteriali cand inima se contracta (in sistola). Presiunea diastolica este presiunea exercitata asupra peretilor arteriali cand inima se relaxeaza intre doua contractii (in diastola).
Conform ghidului european (ESH/ESC 2007), HTA este definita ca„o crestere persistenta a tensiunii arteriale sistolice si/sau diastolice la valori mai mari sau egale cu 140/90 mmHg”. Simptomele pot fi dureri de cap matinale, ameteli, stari de lesin, acufene (tiuit sau zgomote ciudate care se aud in ureche), tulburari de vedere.
Stadiile HTA:
Stadiul I – fara afectarea altor organe;
Stadiul II – cu modificari la nivelul inimii;
Stadiul III – cu insuficienta cardiaca, renala, AVC.
Netratata, HTA poate duce la infarct miocardic, hipertrofia (marirea) cordului, insuficienta cardiaca, ateroscleroza, cresterea rezistentei vasculare periferice, boli renale cronice, accident vascular cerebral, tulburari cognitive, dementa, retinopatie, fibrilatie atriala si chiar moarte subita.
Tipuri principale de hipertensiune arteriala:
# hipertensiunea arteriala primara (esentiala) nu are o cauza cunoscuta, dar factorii pot fi genetici, dislipidemii, stres, afectarea mecanismului de reglare a cantitatii de sare si apa din organism, cresterea debitului cardiac si a rezistentei vasculare periferice;
# hipertensiunea arteriala secundara este cauzata de afectiuni, ca de exemplu acromegalia, hipertiroidismul, hiperparatiroidismul, obezitatea, afectiunile renale sau de consumul crescut de alcool, fumat, contraceptive etc.
Preeclampsia este o complicatie a sarcinii caracterizata prin hipertensiune arteriala dupa saptamana 20 de sarcina, insotita de un nivel crescut de proteine in urina. Fara
tratament corespunzator, preeclampsia poate evolua catre eclampsie, punand in pericol viata fatului si a mamei.
Tratamentul HTA se face prin adoptarea unui anumit stil de viata sanatos si/sau cu medicamente diuretice, alfa- si beta-blocante, blocante ale canalelor de calciu, inhibitori ai enzimei de conversie, antagonisti ai receptorilor angiotensinei II, antiadrenergice, suplimente naturale, in functie de cazul particular al fiecarui pacient.
Ateroscleroza este o afectiune cardio-vasculara progresiva, caracterizata prin acumularea de grasimi, LDL-colesterol si alte substante in interiorul si pe peretii arteriali (placa de aterom), cu ingrosarea si rigidizarea acestora si reducerea fluxului sanguin.
Ruptura placii de aterom determinaaparitia trombilor (cheaguri de sange), blocarea fluxului sanguin si cresterea riscului de infarct miocardic si accident vascular cerebral.
Cauzele aterosclerozei nu sunt pe deplin cunoscute, dar inflamatia peretelui arterial care determina disfunctia endoteliului este implicata major in formarea si progresia placii de aterom. Pana acum nu exista un tratament care sa „topeasca” placile de aterom si sa refaca structura arterei.
Ateroscleroza este cauza principala a majoritatii afectiunilor cardiovasculare. Aproximativ 90% din totalul bolilor cardiovasculare ar putea fi prevenite prin corectarea factorilor de risc pentru ateroscleroza. In cazuri grave, tratamentului medicamentos al aterosclerozei i se pot asocia tratamente interventionale si chirurgicale, care se realizeaza prin angioplastie coronariana (montarea unuia sau mai multor stenturi) si/sau prin by-pass coronarian.
O noua grupa de medicamente (inhi-bitori de PCSK9 – evolocumab, alirocumab), adaugate terapiei standard cu statine, poate reduce dimensiunile placii de aterom datorita actiunii de scadere a nivelului LDL-colesterol, prin cresterea capacitatii ficatului de a-l metaboliza.
Boala coronariana apare cand placa de aterom ingusteaza arterele coronare, reducand sau blocand fluxul de sange spre inima; poate duce la infarct miocardic si/sau insuficienta cardiaca.
Infarctul miocardic acut (IMA) este o urgenta medicala, care apare cand una dintre arterele coronare este obstructionata de un cheag de sange (tromb). Consecinta este ischemia, urmata de necroza zonei de miocard aprovizionata cu sange de vasul respectiv. Detalii despre simptomele infarctului gasiti la pag. 7. Tratamentul in IMA include: anticoagulante, antihipertensive, vasodilatatoare, antiaritmice, simpatomimetice cardiace, stimulante respiratorii, angioplastie coronariana si by-pass coronarian.
Insuficienta cardiaca (IC)
se defineste ca incapacitatea inimii de a pompa sangele din cauza ingrosarii si rigidizarii miocardului. IC afecteaza circulatia la nivelul tuturor organelor, putand duce la probleme grave de sanatate. Sistemul NYHA (New York Heart Association) clasifica IC in functie de severitatea dispneei produsa, astfel:
# clasa I – dispneea apare la eforturi foarte mari, fara limitarea activitatii fizice;
# clasa II – dispneea apare la eforturi medii, cu limitarea minima a activitatii fizice;
# clasa III – dispneea apare la eforturi mici, cu o importanta limitare a activitatii fizice;
# clasa IV – dispneea apare in repaus, cu incapacitatea de a efectua orice activitate fizica.
Cardiopatia ischemica este cauzata de ingustarea (stenozarea) coronarelor.
Cardiomiopatiile sunt leziuni si fibrozari ale miocardului determinate genetic de infectii, alte boli cardiace, consum cronic de alcool, droguri si de unele medicamente. Acestea pot duce la stagnarea sangelui in organe si la insuficienta cardiaca.
Endocardita este infectia endocardului cauzata de agenti patogeni care ajung in sange din alte zone ale corpului (ex.: Staphylococcus aureus, Pseudomonas aeruginosa, Candida, Chlamydia).
Miocardita/pericardita sunt inflamatii ale miocardului/pericardului de cauza infectioasa sau autoimuna.
Aritmiile cardiace sunt modificari ale ritmului cardiac in care inima bate mai repede (tahicardii) sau mai incet (bradicardii) decat normal si, in anumite cazuri, neregulat.
Extrasistola este o bataie in plus a inimii; este resimtita ca o bataie a inimii care vine mai repede, urmata de o pauza mai lunga – pauza extrasistolica.
Fibrilatia atriala (FA) se manifesta prin contractii haotice ale atriilor, fara coordonare cu ventriculele. Pulsul in fibrilatie este 150-160/min.
Blocul de ramura este o tulburare de conducere a impulsurilor electrice catre ventricule; se manifesta prin flux insuficient de sange in tot sistemul circulator.
Valvele cardiace pot prezenta trei tipuri de disfunctii:
# insuficienta: valvele nu se mai inchid complet, determinand refluarea (regurgitarea) sangelui;
# stenoza: deschiderea valvelor este redusa sau se realizeaza greu; inima trebuie sa depuna un efort mai mare pentru a impinge sangele prin orificiul stenozat;
# prolapsul valvei mitrale: se manifesta prin patrunderea valvei mitrale in atriul stang, in timpul sistolei.
CONSULTA UN MEDIC CARDIOLOG!
Testele si procedurile necesare diagnosticarii, stabilirii riscului cardiovascular si evaluarii altor afectiuni asociate se fac la recomandarea medicului cardiolog.
referinte:
1. cardiomyopathy.org
2. Ghidul European de Preventie a Bolilor Cardiovasculare – cardioportal.ro
3. sistemulcirculator.weebly.com
4. ncbi.nlm.nih.gov
5. heart.org
6. newsmed.ro



















Informare utila despre intregul aparat cardiovascular ! Util pt orice persoana !
Un articol deosebit , foarte important pt.cei cu atectiuni cardiace si nu numai.